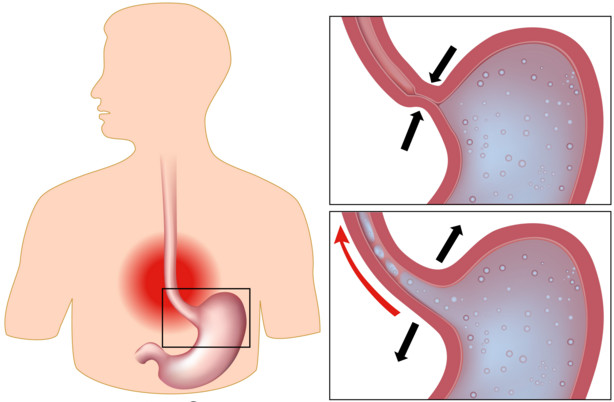
Постоянный заброс содержимого 12-перстного отростка кишечника обратно в желудок называется дуодено-гастральным рефлюксом. ДГР желудка в качестве самостоятельной патологии встречается редко, чаще – это симптом другого недуга в ЖКТ. Характерные признаки – диффузные боли и диспепсические расстройства в виде изжоги, отрыжки, подташнивания со рвотой, образования желтого налета на языке. Для диагностики применяется ЭГДС, электрогастроэнтерография, суточная внутрижелудочная рН-метрия. Лечение – комплексное с приемом прокинетиков, средств для понижения кислоты, антацидов.
Описание патологии
Дуодено-гастральный желудочный заброс подразумевает болезненное состояние органа, при котором кишечная щелочная среда забрасывается в желудок, содержащий пищеварительный сок с соляной кислотой. В результате развивается конфликт разных сред, на фоне чего возникает неприятная симптоматика. Клиническая картина обычно смазанная и усиливается при активной физнагрузке или ночью при расслаблении всех мышечных структур в организме и расправлении органов ЖКТ.
Гастро-дуоденальный заброс через привратниковую зону желудка тревожит каждого 9-го взрослого человека. В группе высокого риска находятся офисные работники, жизнь которых малоактивная, люди, единоразово потребляющие большие порции еды. Дуодено-рефлюкс усугубляет пристрастие к фастфудам и быстрым перекусам. Если гастро-дуоденальные забросы происходят постоянно, развивается воспаление слизистой на стенках желудка.
Причины появления

Существуют внешние и внутренние факторы, влияющие на развитие дуодено-гастрального рефлюкса в желудок:
- Экзогенные причины:
- неправильное питание – пристрастие к фастфудам, вредной, жирной пищи;
- быстрые перекусы, единоразовое употребление больших порций еды;
- малоподвижный образ жизни или, наоборот, интенсивный труд сразу после еды;
- сон сразу после трапезы.
- Эндогенные причины:
- патологии ЖКТ – хроническая язва, дуоденит, гастрит или гастродуоденит;
- мышечная слабость сфинктеров;
- диафрагмальная грыжа.
- Другие провоцирующие факторы:
- частое злоупотребление алкоголем;
- бесконтрольный прием лекарств, особенно, при беременности;
- частое курение, в частности, сразу после еды.
Степени и разновидности
Существует 3 степени развития дуодено-гастрального рефлюкса:
- I степень – малозначимые нарушения, когда лишь небольшой объем содержимого ДПК забрасывается в желудок и вызывает раздражение. Эта степень характерна 49% больных.
- II степень, когда в желудок забрасывается большая порция щелочной среды из кишечника, вызывая воспаления и развитие других патологий. Эта степень развивается у 10% пациентов.
- III степень, когда слизистая желудка значительно страдает из-за защелачивания кишечным содержимым. Развивается яркая клиническая картина со рвотными позывами, тяжестью в желудке, неприятным запахом изо рта, которые часто напоминают стадию обострения гастродуоденита. Встречается эта степень у 1-го больного из 10. Нередко развивается симптоматика, тождественная гастриту, когда наблюдается диарея, метеоризм, снижение аппетита, учащение отрыжки.
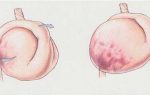
Согласно характеру деструкции, различают 4 вида дуодено-гастрального рефлюкса:
- Поверхностный, когда разрушение касается только клетки слизистого слоя, а целостность железистого экзокринного эпителия сохраняется.
- Катаральный, когда к процессу присоединяется воспаление, отечностью и покраснение слизистой.
- Эрозивный, когда наблюдается очаговая форма атрофии.
- Билиарный, когда воспаление слизистой сопровождается нарушением подачи желчи из желчного пузыря в 12-перстный отросток кишечника.
Симптомы дуодено-гастро рефлюкса

Особенностью клинической картины дуодено-гастрального рефлюкса желудка является схожесть с другими патологиями ЖКТ. Характерными признаками ДГР считаются:
- сильные, резкие боли в эпигастрии, вызванные процессами переваривания пищи;
- хроническая сильная изжога;
- выраженный метеоризм;
- отрыжка с горьковатым привкусом, провоцируемая забросом желчи из ДПК в желудок и в пищевод;
- плотная масса желтого налета на языке;
- дурной запах из ротовой полости на фоне преобладания в рационе углеводной пищи.
Косвенными признаками гастро-дуоденального рефлюкса являются:
- ломкость ногтей и сухость волос;
- нездоровый оттенок кожи;
- наличие заед и гиперемированности в уголках губ.
Диагностика
Дуодено-гастральный рефлюкс обнаруживается случайно – при фибригaстрoдуоденоскопии по поводу диагностики другой патологии. Определить наличие ДГР в желудке возможно при комплексном обследовании человека. Для этих целей проводится:
- Визуальный осмотр больного, оценка собранного анамнеза.
- УЗИ абдоминальной зоны. Метод позволяет определить характер и источник дисфункции желудка, ДПК, поджелудочной, желчного пузыря.
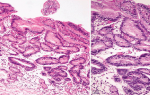
- Эзофагогастродуоденоскопия. Эндоксопический осмотр позволяет получить точные сведенья о рефлюксе, выявить его цикличность, проверить показатели цитологии и гистологии пораженной слизистой, тип ее поражения (дифференцировать злокачественность от доброкачественности).
- Химанализ пищеварительных соков. Проводится для выявления даже минимальных концентраций панкреатических ферментов поджелудочной и кислот желчи в желудочном соке путем титрования.
- Суточное измерение рН желудочной среды при соблюдении привычного образа. Это необходимо для определения точной причины и времени рефлюкса.
Дополнительными методиками являются:
- рентгенография;
- акустическое контрастирование желудка.
Лечение
Терапевтическая схема при ДРГ – комплексная и сложная, направленная на устранение причины развития патологии с применением лекарственного, физиотерапевтического подходов и основ правильного питания. В качестве вспомогательной меры назначается народное лечение. Цель комплексной физиотерапии – восстановление упругости мышц переднего брюшного пресса путем специальных физтренировок и применения процедур электромиостимуляции.
Препараты
 Основы медикаментозного лечения:
Основы медикаментозного лечения:
- снятие раздражения со слизистой желудка, возникающего от воздействия панкреатического сока;
- восстановление перистальтической способности кишечника в одном направлении.
Для этого применяются следующие лекарственные препараты:
- Прокинетики, такие как «Мотилиум», «Пассажикс», которые необходимы для коррекции условий по постепенному продвижению пищи в правильном направлении, обеспечения тонуса кругового сфинктера ЖКТ.
- Таблетированная форма и суспензия «Овенсон», «Холудексан» – для устранения вредного влияния кислот желчи на желудок.
- «Омепразол» – для коррекции уровня кислоты в желудочном соке, создания барьера против активного воздействия кислот желчи в главном пищеварительном органе.
- «Альмагель», «Пилорид» – для лечения эрозивной формы рефлюкса.
Народное лечение
В комплексе с медикаментозной терапией народные средства дают высокий положительный результат. Для лечения гастро-нарушений, вызванных рефлюксом, рекомендуются следующие рецепты:
- Настой травяного сбора, состоящего из равных количеств зверобоя, ромашки, тысячелистника, взятых без привязки к пропорции и залитых кипятком. Такой чай нужно пить дважды в сутки для снятия изжоги, облегчения симптоматики гастрита и ДГР, устранения дисбактериоза.
- Слизневый настой на семенах льна. Готовится в пропорции – 1 ст. л. в 100 мл прохладной воды с настаиванием до выделения слизи. Употребляется натощак.
- Настой из 2-х ст. л. дымянки/корневища проскурняка в 500 мл кипятка (настаиваются час/5,5 часов, соответственно). Принимаются каждые 2 часа по 50 мл. Эти средства помогают предупредить желчную рвоту.
- Листья руты для жевания после еды по 1–2 шт. помогают наладить перистальтику кишечника.
- Смесь шалфея и аирного корня (по 50 г), корневища дягиля (25 г) в количестве 1 ч. л. заливается 200 мл кипятка. Принимает через 1 час после еды трижды в день.
Диета
Успех лечения зависит от правильности питания и режима. Принципы следующие:
- еда – частая, но маленькими порциями;
- отказ от жесткой, вредной, острой пищи;
- исключение алкоголя и курение;
- отказ от продуктов, снижающих тонус пилорического сфинктера, таких как чеснок, томаты, лук, сладости, свежая выпечка, кофе, цитрусы;
- исключение из меню капусты, яблок, которые провоцируют повышение кислотности в желудке;
- обогащение меню магнийсодержащей минеральной водой;
- включение в рацион отрубей.
Если ДГР сопровождается осложнениями, применяются принципы несколько иной диетотерапии:
- разрешаются маложирные рыбные и мясные сорта;
- включается в рацион творог, простокваша, молоко, некислая сметана;
- запрещаются кислые ягоды и фрукты, соки из них;
- употребляются протертые каши и супы-пюре.
Любая пища должна быть приготовлена на пару, запечена в духовке или сварена в воде. Блюда должны быть комнатной температуры.
Профилактика
Чтобы не допустить развитие ДГР в желудке? рекомендуется постоянно правильно питаться, следить за состоянием здоровья и образом жизни. Для этого важно:
- отказаться от курения и злоупотребления спиртным;
- кушать малыми порциями, но часто и без переедания;
- свести к минимуму потребление фастфуда, шоколада, кофе, жирных и перченых блюд;
- соблюдать распорядок дня;
- не заниматься физупражнениями, не наклонять корпус вперед после еды.
Прогноз
Исход лечения при своевременном обнаружении ДГР – благоприятный. Чтобы не допустить рецидива, важно соблюдать рекомендации врача и профилактические меры.
 Желудок
Желудок