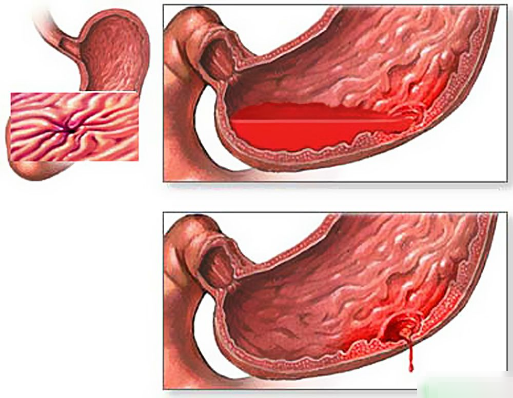
Кровотечение в области желудка – внутреннее излияние крови и кровяных сгустков в полость желудка. Максимальный объем кровоизлияния – 4 литра. Причинами проявления кровотечения могут стать разнообразные факторы: от неправильно подобранного рациона питания до синдрома Маллори-Вейсса. Летальность при кровотечениях желудка высока и составляет 9% от известных случаев.
Причины кровотечения желудка
К факторам, которые влияют на кровотечения, относятся:
- длительное нарушение нормального психо-эмоционального состояния;
- отсутствие физической активности;
- неправильно подобранный рацион питания;
- бесконтрольный прием медикаментозных средств;
- употребление алкоголя и табачных изделий в больших количествах;
- инфекционные и бактериальные заболевания органов брюшной полости: язва двенадцатиперстной кишки/язва желудка/воспалительные процессы в кишке, кишечнике, желудке.
Специалисты применяют особую классификацию причин кровотечения:
Кровотечения из язвы
- Эрозия слизистых оболочек, их поверхностное изменение.
- Формирование стрессовой язвы (из-за перенесения тяжелой травмы, оперативного вмешательства, механического повреждения внутренних органов).
- Лекарственная язва. Формируется из-за длительного бесконтрольного приема медикаментозных средств (в основном – обезболивающего и противовоспалительного характера).
- Синдром Маллори-Вейсса. Синдромом Маллори-Вейсса называют поверхностный разрыв слизистой оболочки пищевода и одного из желудочных отделов. Подобные повреждения возникают из-за непрекращающейся рвоты, что сопровождается кровоизлиянием. Причиной для формирования синдрома Маллори-Вейсса является бесконтрольный прием алкоголя и большого количества углеводной жирной пищи.
Воспаление кишечника
- Развитие геморроя прямой кишки.
- Трещина в анальном отверстии.
- Формирование опухолей в кишечнике.
- Механические травмы брюшной полости.
- Инфекционные заболевания (дизентерия).
Симптомы и признаки
Ранние симптомы заболевания отличаются следующим:
- проявляется ярко выраженная слабость организма (причиной этому становится нарушение баланса и циркуляции крови);
- головокружение/помутнение сознания;
- возникновение одышки, потемнения в глазах;
- заложенность ушей;
- пациента бросает в холодный пот;
- резкий упадок артериального давления;
- проявление тахикардии;
- повышается частота сердечных сокращений;
- возможна потеря сознания.

Выделяют также частные симптомы, которые могут варьироваться в зависимости от причины и вида кровопотери:
- выделения рвотных масс с кровяными частичками (могут принимать алый или темно-коричневый цвет, сгустки алого цвета оповещают о наличии раны в пищеводе, темно-коричневого цвета – обозначают рану в желудке);
- образование кровавого стула, частички крови, которые выделяются вместе с каловыми массами, могут приобретать черный цвет (при длительной потере крови);
- рвота с примесью черных хлопьев (черный хлопковый сгусток оповещает о скрытом кровотечении);
- усиливающаяся анемия.
Симптомы состояния зависят от количества потерянной крови. Наиболее достоверными признаками кровотечения являются рвота и каловые массы со сгустками крови. К симптомам также относят некоторые специфические признаки:
- появление страха и беспокойства (что делает пациента еще более уязвимым для заболевания и нарушения психо-эмоционального состояния);
- бледность эпителиальных покровов;
- кожные покровы становятся влажными и холодными;
- резкий скачок показателя частоты сердечных сокращений;
- учащение дыхания;
- резкое снижение артериального давления;
- постоянное чувство жажды, появление сухости во рту.
Классификация
- В зависимости от локации кровотечения:
- Верхнего отдела (область желудка и пищевода).
- Нижнего отдела (область кишечника).
- По форме кровотечения:
- Острое.
- Хроническое.
- Исходя из временных рамок кровотечения:
- Однократное (проявляется эпизодами).
- Рецидивирующее (цикличное проявление в зависимости от внешних и прочих факторов).
- Хроническое (перманентное).
- По характеру проявления кровотечения:
- Скрытое.
- Явное.
Диагностика
Первичная диагностика кровотечения возможна только со слов пострадавшего. Пациент самостоятельно определяет симптоматику, обращается к специалисту, после чего следует тщательная и максимально быстрая диагностика его состояния. При подозрении на кровотечение, пациенту предписывают постельный режим и запрещают употреблять пищевые продукты на время диагностики и определения диагноза.
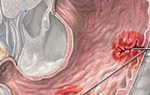
Одним из наиболее распространенных и эффективных диагностических методов при кровотечениях является ЭГДС (эзофагогастродуоденоскопия). Во время ЭГДС специалист осматривает пищевод, желудок, двенадцатиперстную кишку при помощи специального медицинского прибора. Визуально выделяется локализация кровотечения, его размеры и форма. Проводится дополнительный анализ состояния органов брюшной полости, степени поражения организма. Перед началом ЭГДС пациенту запрещено употреблять пищевые продукты и жидкость. На верхнюю часть живота помещают холодную грелку (либо другой холодный предмет), укладывают пациента в положение лежа и приступают к осмотру.
Если, после определения требуемых данных, доктору не удается остановить кровотечение, прибегают к хирургическому вмешательству. В некоторых случаях, специалисты прибегают к операции сразу, без первичного осмотра. Подобные действия уместны при больших кровопотерях и наличии риска для жизни пациента.
Первая помощь

Оказание первичных неквалифицированных действий для поддержания жизнеспособности пациента зависит от следующих факторов:
- характер кровотечения;
- обильность кровопотери;
- самочувствие пострадавшего (симптомы, на которые указывает пациент);
- возможность оказания квалифицированной медицинской помощи.
Первичным действием является вызов скорой. До приезда скорой помощи следует выполнить несколько обязательных действий:
- помочь пострадавшему принять позу лежа;
- помочь избежать попадания пищи, жидкости, медикаментозных средств в организм пациента;
- приложить к брюшной полости холодный предмет;
- увеличить приток свежего воздуха, если вы находитесь в помещении;
- собрать вещи и необходимые документы пациента для скорейшего обследования и определения в медицинский центр.
Терапия и уход за больным
Лечение пациента зависит от перечня факторов (в первую очередь от признаков психологического здоровья и физических показателей). Если состояние пациента не является критичным, перед началом лечения проводится комплексная диагностика, которая помогает определить общее состояние организма пациента, последующую терапию, возможные осложнения и последствия. Если нет времени на подготовительные действия, единственным эффективным методом лечения становится хирургическое вмешательство.
Консервативное лечение
Консервативное лечение заключается в медикаментозной терапии, не прибегая к оперативному вмешательству. Лечение заключается в соблюдении постельного режима, что будет способствовать снижению объемов потери крови. Следует обеспечить полный эмоциональный и физический покой пострадавшему (мышечные сокращения могут усилить отток крови). Брюшная полость фиксируется, к ней прикладывают холодный предмет, что замедляет отток крови и способствует сужению сосудов.
После проведения требуемых диагностических мер, проводят промывание желудка (кровь в желудке, остатки пищи, омертвевшие ткани должны быть удалены из органа). Процедура проводится холодной водой через ротовой либо носовой проход при помощи специальной трубки. После промывания в желудок вводится зонд, по которому в организм внедряется лекарственное вещество – адреналин, норадреналин. Медикамент вызывает мышечное сокращение, сужение сосудов и помогает остановить кровотечение. Возможно внутривенное ведение медикаментозных средств, которые способствуют быстрой свертываемости крови.
Хирургическое вмешательство
Оперативное вмешательство используется в таких случаях:
- невозможно остановить потерю крови;
- тяжелое состояние пациента, риск летального исхода;
- сильное снижение артериального давления;
- нарушение нормального кровотока в организме;
- постоянное возобновление кровопотери.
Хирургическое вмешательство можно разделить на несколько типов:
- зашивание открытого участка, в котором началась потеря крови;
- удаление участка желудка, который начал кровоточить;
- прокол паховой области, который проводится отдаленно под контролем ультразвукового исследования. После прокола происходит перекрывание кровоточащего сосуда.
Одним из наиболее важных подготовительных действий перед операцией является оповещение близких родственников пациента. После операции потребуется специализированная реабилитация пострадавшего, соблюдение строгих правил питания и физического развития, о которых родственники и сам пациент должны быть оповещены заранее.
Послеоперационная терапия
Послеоперационная терапия пациента зависит от психо-эмоционального состояния, характера операции, ее успешности и прочего. Временные рамки реабилитации зависят от индивидуальных особенностей организма пациента и воздействия внешний факторов. Базовая схема реабилитации:
- в первый день после операции, пациенту разрешено совершать легкие поступательные движения конечностями;
- введение дыхательной гимнастике со второго дня;
- съем швов на восьмой день, при условии нормального состояния пациента;
- выписка из медицинского центра на четырнадцатый день после оперативного вмешательства;
- выполнение лечебной физкультуры;
- запрет на сильные физические нагрузки в течение 30-ти и больше дней после выписки из стационара;
- своевременное обращение к лечащему доктору при проявлении признаков заболевания.
Соблюдение диеты
Пациенту следует соблюдать индивидуально подобранную диету, чтобы кровоизлияние не повторилось, помочь организму восстановиться после перенесенного стресса и кровопотери. Первые 9 дней после операции пациент должен следовать следующему плану питания:
- 1-й день: абсолютный голод. Запрет на употребление пищевых продуктов и жидкостей.
- 2-й день: разрешен прием жидкости в количестве половины стакана в день. Прием жидкости должен осуществляться чайной ложкой.
- 3-й день: допустим прием 500 мл бульона/воды/чая.
- 4-й день: допустим прием 4-х стаканов жидкости в день. Разрешены супы, кисель и простокваша.
- 5-й день: неограниченный прием жидкостей. Допустимо делать жидкий суп, творог, манную кашу для пациента.
- 6-7-й дни: в рацион вводится вареное мясо.
- 8-9-й дни: переход на правильное питание.

В период восстановления и чтобы не было повтора кровотечения потребуется соблюдать диету
Базовые правила дальнейшей диеты:
- Соблюдайте температурный режим при каждом приеме пищи. Запрещено употреблять чрезмерно горячую либо холодную еду, она должна быть комнатной температуры.
- Потреблять большое количество жидкости.
- Дробное питание. Прием пищи должен быть небольшим и повторяться через каждые 2-3 часа (по требованию). В течении дня пациенту следует употребить от 4-х до 6-ти порций.
- Употреблять витаминные комплексы и биологические добавки для скорейшего восстановления организма.
- Отказаться от употребления сладких напитков и пищи с большим количеством сахара. Можете делать соки или выпечку с заменителем сахара (стевия) в домашних условиях.
- Отказаться от употребления жирной, углеводной, копченой, маринованной пищи.
- Ограничить употребление алкогольных напитков и табачных изделий.
Последствия и осложнения
Внутренние кровотечения в области желудка могут стать причиной проявления осложнений, несовместимых с жизнью пациента. Одним из опасных осложнений является возникновение профузного кровотечения. При таком кровотечении организм не может поддерживать функции жизнедеятельности, что приводит к летальному исходу.
Кровотечение характеризуется степенью кровопотери. От того, какой объем крови утрачен и требует восстановления, и зависит состояние пациента, возможные осложнения и дальнейшее функционирование организма. Если не оказана медицинская помощь, возможен рецидив внутреннего кровотечения. Даже после проведения требуемых терапевтических действий, следует консультироваться у лечащего врача и контролировать состояние собственного организма.
 Желудок
Желудок