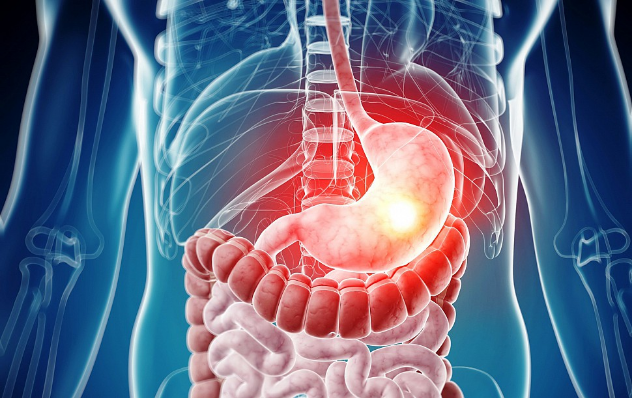
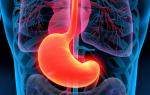
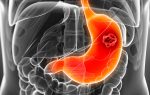
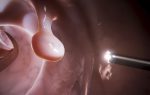
Лимфома желудка относится к редким заболеваниям. Ее отличительной чертой является поражение близлежащих лимфоузлов. Из всего перечня раковых болезней 1—2% приходятся на лимфому.
Суть патологии
В группе риска — мужчины старше 50 лет. Так как лимфома поражает лимфоидные узлы, онкология в желудке развивается на почве метастазирования. Поэтому первичные опухоли встречаются реже, чем вторичные. Другим названием патологии является malt лимфома желудка. Особенности патологии:
- медленное течение;
- схожесть симптомов с раком желудка;
- относительно благоприятный прогноз.
Существует несколько форм патологии с различными симптомами. В каждом случае поражается лимфоидная ткань вместе со слизистой желудка. Увеличение заболеваемости лимфомой объясняется ухудшением экологии, употреблением вредной, химически загрязненной пищи, увеличением нагрузки на иммунитет. В лимфоцитах начинают образовываться антитела, нейтрализующие и уничтожающие патогенные раздражители и патогенные агенты. Это приводит к сбоям в работе иммунитета, характеризуемым снижением секреции антител. Это побуждает их разрушать клетки собственного организма.
Механизм
Лимфоциты являются активными клетками иммунной системы. При сбоях в ее работе происходит чрезмерная или недостаточная выработка этих клеток, что приводит к повышению их агрессии относительно собственного организма. При гистологическом анализе пораженных лимфомой тканей желудка выявляется патологическое скопление лимфоидных клеток в слизистом и подслизистом слоях органа. Одновременно лимфоидный фолликул инфильтрует желудочные железы, что приводит к дисфункции пищеварения. Если лимфома изначально образована в желудке, метастазов в костном мозгу и периферических лимфоузлах в большинстве случаев нет.
В основной массе патологичный процесс изначально поражает лимфоузел на шеи или в паху. Желудок подвергается метастазированию при снижении местного иммунитета на фоне развития и прогрессирования гастрита в хронической форме, появившегося в результате хеликобактериального инфицирования.
Разновидности и причины
Различают:
- Первичные, подобные раку желудка симптоматически и визуально, но без
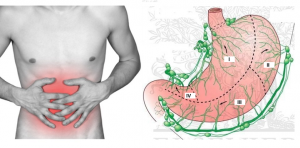
Увеличение лимфоузлов желудка может произойти на фоне хронического течения гастрита поражения периферических лимфоузлов с костным мозгом. Появляются на фоне хронического гастрита.
- Вторичные, поражающие большую часть желудка мультицентрично.
- Лимфогранулематоз (патология Ходжкина), развивающийся при метастазировании онкологии на желудочные стенки и соседствующие лимфоузлы. Изолированное поражение желудка является редким.
- Лимфомы неходжкинского типа, отличающиеся разными степенями злокачественности и дифференцированности. Относятся к крупноклеточным опухолям, развившимся из лимфоидной ткани. Причина появления — поражение хеликобактериями.
- Лимфоматоз (псевдолимфома), относящийся к доброкачественным образованиям. Встречается в 10% всех онкослучаев. Происходит инфильтрация слизистого и подслизистого слоев. Опухоль не метастазирует в лимфоузлы, поэтому не несет угрозы жизни. Но риск озлокачествления сохраняется, поэтому лимфоматоз нужно лечить. Реже патология может развиться на фоне злокачественной лимфомы.
95% всех мальт-лимфом желудка сопровождается интоксикацией НР-инфекцией. При этой форме всегда увеличен лимфоузел. Другие предрасполагающие факторы:
- особенности работы иммунитета отдельного человека;
- генетическая предрасположенность;
- аутоиммунные болезни;
- СПИД;
- ранее перенесенные трансплантации;
- длительное проживание в неблагоприятных местах с повышенным радиационным фоном;
- питание пищей, насыщенной пестицидами и канцерогенами;
- длительное лечение медикаментами, подавляющими работу иммунитета.
Симптомы
 Клиническая картина лимфоидных новообразований похожа с внешними и симптоматическими проявлениями раковых поражений и других патологий ЖКТ. Первым признаком лимфомы желудка является увеличенный лимфатический узел на шеи или в паху. Симптомы:
Клиническая картина лимфоидных новообразований похожа с внешними и симптоматическими проявлениями раковых поражений и других патологий ЖКТ. Первым признаком лимфомы желудка является увеличенный лимфатический узел на шеи или в паху. Симптомы:
- Болезненные ощущения в эпигастрии, которые могут усиливаться после трапезы. Характер болей — тупой, ноющий.
- Быстрое насыщение при употреблении малых порций еды.
- Стремительная потеря веса вплоть до развития анорексии.
- Отсутствие аппетита, что приводит к неосознанному снижению количества потребляемой еды.
- Появление приступов тошноты. Возможно развитие рвоты при незначительном переедании.
- Кровотечение, если опухоль прорастает вблизи сетки кровеносных сосудов.
- Обильное потоотделение и жар в ночное время.
- Отвращение к определенным видам продуктов, особенно, к мясу.
Нередко лимфомная инфильтрация желудка сопровождается серьезными осложнениями, такими как:
- перфорация или прободение желудочной стенки, когда образуется сквозная рана в области опухоли;
- развитие сильных кровотечений;
- появление патологичных сужений, чаще в выходном отделе
При осложнениях лимфомной инфильтрации желудка требуется оперативное вмешательство органа.
Эти осложнения требуют экстренной операции. Особая сложность
диагностирования характерна для фолликулярной лимфомы, которая протекает практически без симптомов. Однако патологичные фолликулы поддаются лечению даже в запущенной форме.
Виды
Злокачественные лимфомные опухоли фолликулов в желудке имеют различную клеточную структуру, особенности разрастания с распространением. Существует 5 видов новообразований, которые локализуются в разных слоях желудочных тканей. Для классификации взяты такие параметры:
- Форма течения:
- полипоидная или экзофитная опухоль, прорастающая в просвет органа;
- первичная узловая, образующаяся в слизистом слое желудка;
- инфильтративная язвенная — самая агрессивная.
- Гистологический признак:
- злокачественная;
- доброкачественная.
- Характер течения:
- первичные;
- вторичные.
- Форма патологии:
- лимфогранулематоз;
- неходжкинская мальт-лимфома;
- псевдолимфома.
- Строение:
- В-клеточная;
- Т-клеточная;
- диффузная В-крупноклеточная неходжкинского типа;
- фолликулярная.
Диагностика лимфомы желудка
- Предварительный осмотр с пальпацией, оценка жалоб, анамнеза пациента.
- Анализ сыворотки крови. При лимфоме скорость оседания эритроцитов будет высокой, появятся специфические белки (онкомаркеры) и признаки микроцитарной анемии.
- Эндоскопия желудка. Проводится визуальный осмотр внутренней части органа. Метод не является показательным из-за невозможности внешне отличить опухоль от гастрита или язвы.
- Биопсия. Проводится при эндоскопическом обследовании. Отобранный кусок пораженной опухолью ткани отправляется на гистологический и цитологический анализ, в результате которого подтверждается или опровергается злокачественная мальт-лимфома, ее вид и стадия. Определяется присутствие хеликобактерий.
- Диагностическая лапаротомия. Методика является малоинвазивной операцией. Относится к наиболее точным.
- Рентгенологическое обследование. Определяет локализацию увеличенной опухоли.
- Компьютерная томография. Метод позволяет определить величину первичной опухоли, стадию распространения.
- Магнитно-резонансная томография. Визаулизируются вторичные очаги — метастазы.
На основе полученных данных подбирается техника лечения.
Лечение
Лимфома лечится под контролем врача-онколога, который подбирает методику в соответствии с типом, распространенностью и скоростью прогрессирования патологии.
I стадия
Ранняя лимфома может быть излечена химико-рентгенотерапией или хирургическим путем. Предпочтительней комплексный подход, так как отличается низкими рисками рецидива. Для этого опухоль полностью иссекается с частью желудка. Орган может быть удален полностью. При проведении операции тщательно осматриваются близлежащие лимфатические узлы желудка и органы. После операции проводится курс химии и облучения с целью удаления возможных отдаленных метастазов.
II стадия
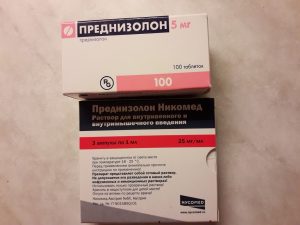
Всегда применяется рентгено- и химиотерапия такими мощными противоопухолевыми препаратами, как «Преднизолон», «Винкристин», «Доксорубицин». Схема лечения назначается в соответствии со специфичностью характера течения патологии. Если неходжкинские новообразования увеличены до крупных размеров, их предварительно уменьшают, а затем удаляют.
III и IV стадии
Лечение назначается комплексное поэтапное:
- Проводится курс ударной химии и облучения с целью уменьшения величины опухоли. Применяются противоопухолевые препараты: «Преднизолон», «Доксорубицин», «Винкристин», «Циклофосфан», которые существенно улучшают эффект дальнейшей операции. Максимальная лучевая доза брюшной полости — не более 3700 кГр.
- Осуществляется резекция желудка с тщательным осмотром близлежащих лимфоузлов, тканей и органов. Если фолликулы обнаружены, производится их удаление с окружающими тканями.
- Назначение курса антибактериальной терапии при обнаружении хелибактериального заражения.
- Проведение адъювантной (профилактической) терапии с целью снижения риска рецидива.
Если неходжкинская опухоль поражает кровеносные сосуды или обнаружены увеличенные лимфоидные фолликулы, такие патологии относятся к неоперабельным. В этом случае назначается паллиативная терапия. Цели лечения заключаются в приеме медикаментов, уменьшающих боли, улучшающих состояние, что позволит продлить жизнь больному.
Курс против хеликобактерий
В-клеточная или хеликобактериальная лимфома пищеварительного органа подвергается особой методике лечения. Для этого применяются специальные медикаменты, купирующие воспаление, подавляющие жизнедеятельность и уничтожающие хеликобактерии.
На сегодняшний день не существует единого мнения относительно предпочтительной методики лечения этого типа лимформы, поэтому применяется индивидуальный подход.
При отсутствии эффекта медикаментозного лечения проводится курс облучения и химии. Операция назначается в крайних случаях. После нее показан повторный противоопухолевый курс.
Реабилитация
В послеоперационный период важно наладить правильное питание. Диетолог составляет меню и требуемое количество еды. Сложность ситуации заключается в потере пациентом аппетита из-за болей в животе. Пациент должен соблюдать все рекомендации врача, проходить регулярное обследование, принимать народные рецепты в качестве профилактики.
Народные средства
Применение любого рецепта требует консультации с врачом. Рецепты:
- Джунгарский аконит. Настойкой нужно смазывать и растирать ее по позвоночнику. После этого спина обвязывается х/б тканью.
- Сок из облепихи. Средство принимается внутрь при разведении водой 1 : 1.
- Почки с березы. Принимается в виде отвара. Рецепт: 75 г заливается 200 мл воды, прокипячивается, процеживается и принимается по 60 мл трижды в день перед едой.
Прогноз
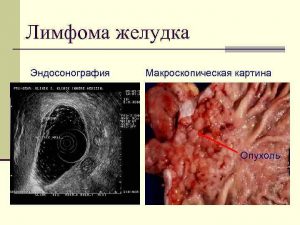
Желудочная лимфома характеризуется благоприятным прогнозом при обнаружении на ранних стадиях. Излечимы III и IV степени, однако 5-летняя выживаемость зависит от тяжести инфильтрации, размеров опухоли и ее распространенности. Выживаемость при I степени составляет 95%, при II — 75%, при III и IV — 25%. Полное излечение возможно в большинстве случаев при выборе правильной тактики лечения. Исход зависит от скорости распространения лимфомы и возможности метастазирования.
Питание и диета
Эффективность лечения лимфомы зависит от правильности питания и соблюдения диеты. Больной должен получать достаточное количество калорий и строительного белка для восстановления организма, регенерации тканей и поддержания веса. Хорошее питание в скором времени возвращает нормальное самочувствие. Но определенные продукты могут вызвать проблемы.
Часто пациенты отказываются от еды из-за болей, отсутствия вкуса во время лечения. Поэтому разрабатывается специфическая диета с ограниченным количеством белка животного происхождения, жирных продуктов. Повышается содержание растительного протеина, клетчатки, молочных и кисломолочных продуктов в меню.
Продукты должны быть хорошо проваренные в воде или на пару. Блюда следует готовить в жидком или полужидком виде. Не рекомендуется кушать холодную или горячую пищу. Режим питания:
- Дробный прием пищи.
- Малые порции.
- Большое количество перекусов — 6 раз в сутки.
- Обеспечение отдыха после еды.
- Избегание переедания.
Примерное меню
Несмотря на строгое ограничение в продуктах, диетолог может составить приемлемое по разнообразию и питательности меню при лимфоме желудка.
Стол №1
- Два приема пищи на завтрак:
- Обед: пюреобразный суп из овощей, вареная курица, свежевыжатый сок из фруктов.
- Полдник: свежий домашний йогурт.
- Ужин: свежесваренные макароны с сыром.
- Стакан козьего молока перед сном.
Стол №2
- Два приема пищи на завтрак:
- первый: омлет, приготовленный на пару (можно заменить вареным всмятку яйцом), чай;
- второй: измельченный творог.
- Обед: пюреобразный суп с овощами, вареная рыба нежирного сорта.
- Полдник: свежевыжатый сок из овощей или фруктов.
- Ужин: сильно разваренная злаковая каша с отваренной курицей.
- Стакан козьего молока перед сном.
Профилактика
Способы предотвращения лимфомы не полностью ограждают от возможности ее развития из-за неясности истинных причин появления. Но сокращению факторов риска способствует выполнение таких правил:
- Не находиться подолгу в опасных, загрязненных радиацией и прочими химикатами зонах.
- При проживании в экологически неблагоприятных районах рекомендуется постоянно выезжать в деревню, на природу, где воздух обогащен кислородом.
- Избегать контакта с пестицидами.
- Не допускать снижения работоспособности иммунной системы.
- Употреблять качественную, свежую пищу.
- Соблюдать равные промежутки между трапезами, что исключит риск переедания или голодания.
- Своевременно лечить патологии, но не злоупотреблять лекарственными препаратами.
- Не пренебрегать консультацией врача.
 Желудок
Желудок