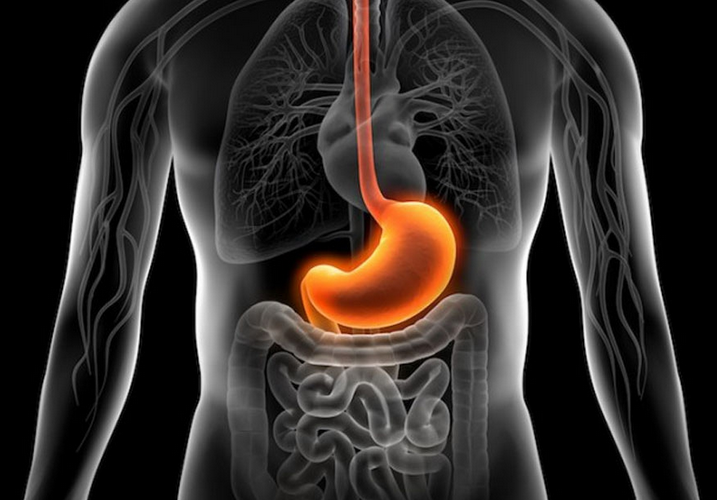
Одной из наиболее распространенных болезней желудочно-кишечного тракта является острый гастрит. Это воспалительный процесс, что локализуется в поверхностных слоях слизистых оболочек желудка, что крайне редко проникают вглубь стенки органа. Заболевание может протекать в различных проявлениях, что отличаются патологическими изменениями органа. Несмотря на то, что болезнь не относят к опасным, лечить ее нужно незамедлительно, так как существует множество вероятных осложнений, что могут сопровождать патологию.
Общие сведения
Острый гастрит проявляется воспалением, что поразило слизистую органа по неопределенной причине впервые и развивается с ярко выраженной симптоматикой. Патология характерна для людей любого возраста. Симптомы болезни появляются резко, а заболевание развивается стремительно, что дает возможность предположить провокатора болезни. Чаще всего острый гастрит возникает из-за инфицирования хеликобактериями, но возможно другое происхождение.
Определение заболевания часто возможно только на основе симптоматики, но инструментальное подтверждение крайне важно. Международная классификация заболеваний: код мкб 10, класс XI (заболевания органов пищеварения (К00-К-93)), номера К29-К29.1 (гастриты и дуодениты; прочие острые гастриты). Кроме того, по виду патологического процесса его можно найти под номерами К29.0, К29.2, К29.6, К29.7.
Формы патологии
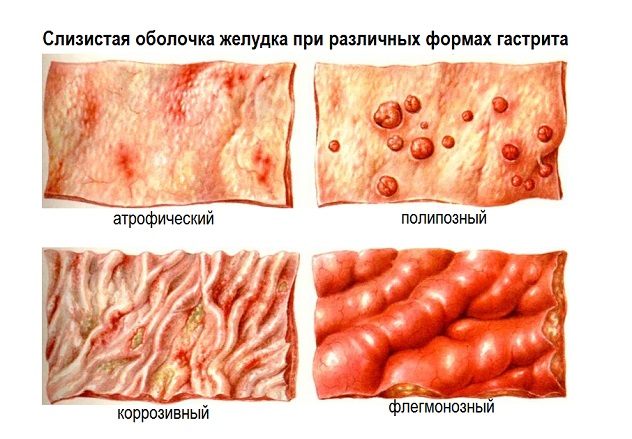 Острый гастрит классифицируют по критерию патологических изменений, что происходят на слизистой органа. Виды:
Острый гастрит классифицируют по критерию патологических изменений, что происходят на слизистой органа. Виды:
- простая (катаральная);
- некротическая (коррозивная);
- гнойная (флегмонозная);
- эрозивная;
- фиброзная.
Простая форма
Катаральные острые гастриты можно дополнительно разделить на такие виды:
- аллергические;
- банальные;
- поверхностные.
Спровоцировать развитие патологических процессов могут такие факторы:
- алкоголь;
- стресс или другой психоэмоциональный провокатор;
- вредная еда;
- инфекционные заболевания;
- аллергия на еду;
- фармацевтические средства, которые принимают без необходимости и т. д.
При простом гастрите происходит воспаление поверхностного слоя слизистой, редко более глубоких тканей. В это время происходи повышенная секреция слизи, оболочка желудка отекает, появляются подкожные кровоизлияния в органе. Если этиология патологического процесса кроется в аллергии, болезнь может сопровождаться сыпью, отеком Квинке и т. д. Патогенез острого гастрита катарального типа заключается в том, что стенка желудка уплотняется и покрывается слизистыми выделениями. На оболочке органа возникают небольшие эрозивные образования. В это время клетки эпителия погибают, что может стать причиной язв.
Фибринозная форма

Характеризуется некротическими изменениями стенки органа, гнойными выделениями и образованием фиброзных пленок на слизистых органа. Обычно провоцируют возникновение патологического процесса такие факторы:
- корь;
- отравление кислотами;
- скарлатина;
- заражение крови;
- брюшной тиф и т. д.
Гнойная форма
Флегмонозный гастрит характеризуется нарушением целостности слизистых оболочек органа, что сопровождается сильным воспалительным процессом во всех слоях желудочной стенки. Спровоцировать болезнь могут такие факторы:
- язвенное заболевание;
- механическое повреждение;
- осложнение инфекционного заболевания, что вызвано стрептококком, стафилококком или пневмококком;
- опухоль (в том числе рак).
При этом стенки органа толще обычного, на них образуются складки, что покрыты фиброзным налетом.
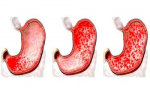
Эрозивная и некротическая
Эрозивная патология может возникнуть при воздействии кислоты или химического вещества. Патология характеризуется язвенными болячками на слизистой органа. При коррозивном остром гастрите образуются некротические язвы с кровоизлиянием на стенках желудка и верхних отделов желудочно-кишечного тракта. Негативному воздействию подвергаются глубокие ткани желудочной стенки. Патологии характерен большой риск развития осложнений в виде сердечно-сосудистой, печеночной или почечной недостаточности, перфорации, пенетрации и т. д. Существует 2 разновидности болезни:
- сухой некроз (причина — интоксикация из-за кислот);
- влажный некроз (причина — соли вредных веществ).
Причины гастрита

Выделяют основные причины острого гастрита:
- нарушение режима употребления пищи;
- частое употребление алкоголя;
- некачественные продукты в рационе;
- частое присутствие в меню газировок и жвачек;
- фармацевтические препараты;
- любовь к острой и пряной еде;
- курение;
- механическое повреждение стенки органа;
- частые проверки желудка путем инструментальных исследований;
- проблемы с обменными процессами в организме;
- переедания;
- плохое пережевывание еды;
- привычка перекусывать «на ходу»;
- недоедания;
- химиотерапия;
- отравление ядами;
- аллергии.
Чаще всего приступ гастрита возникает из-за употребления спиртных напитков и несбалансированного рациона, так как эти факторы наиболее неблагоприятно воздействуют на слизистые оболочки желудочно-кишечного тракта. При этом, чем крепче алкоголь, тем больше вреда он наносит желудку, так как этанол вызывает усиленную секрецию желудочного сока, отек слизистой и т. д.
Симптомы и признаки болезни
Первые симптомы острого гастрита проявляются через несколько часов после действия провокатора:
- тошнота;
- отрыжка воздухом или пищей;
- плохой привкус в ротовой полости;
- рвота с желчью и слизью;
- ощущение тяжести в эпигастрии;
- болезненные ощущения в верхней части брюшной полости.
Если заболевание спровоцировано отравлением, синдромы могут быть следующие:
- нарушение стула (понос кашеобразной субстанцией);
- урчание в животе;
- метеоризм;
- повышенная температура.

Кроме того, заболевание может проявляться такими признаками:
- слабость;
- болит голова;
- значительное повышение температуры тела;
- жидкий стул;
- дегидратация;
- рвота с примесями гноя;
- озноб;
- головокружение;
- сыпь;
- кожа зудит;
- резкая режущая боль;
- тахикардия;
- бледность;
- отечность слизистых оболочек.
Особенности острого гастрита
В детском возрасте
Чаще всего острый гастрит встречается у детей в возрасте 5−12 лет. Это может быть первичная патология, что развивается из-за бактериологического заражения, медикаментов, плохого питания, аллергии или ядовитых веществ, или вторичное заболевание (на фоне ОРВИ, почечной недостаточности, кори и т. д.). Симптоматика болезни у ребенка не отличается. Гастрит у детей обычно возникает на фоне неправильного питания. Они часто едят вредности, фастфуд, пьют газированные напитки, что становится причиной воспалительного процесса на слизистой желудка.
У беременных
Гастрит в острой стадии у беременных возникает нередко, особенно, если в анамнезе имеется хронический. Это происходит на фоне гормональных изменений в организме будущей мамы или из-за токсикоза, так как происходит постоянное раздражение слизистых органов пищеварения. Кроме того, беременные более волнительны, а ухудшение психоэмоционального состояния также способствует развитию гастритов. Еще одна причина развития патологии — привычка принимать витаминно-минеральные комплексы без необходимости. Беременным обязательно необходимо обращаться к врачу, несмотря на то что болезнь не опасна для беременности и плода.
Диагностика
Первое, на что обращает внимание врач, это признаки заболевания. После сбора анамнеза проводится визуальный осмотр больного и пальпация брюшной полости. Врач учитывает особенности питания, хронические заболевания пациента, его генетические предрасположенности, возможность отравления или аллергической реакции и т. д. В это время обычно можно поставить предварительный диагноз. Больному назначается инструментальная диагностика острого гастрита, например:
- рентгенологическое исследование;
- ультразвуковое обследование брюшной полости;
- эндоскопические процедуры для диагностики.
Приступ гастрита делает невозможным проведение зондирования желудка или гастроскопии. Лабораторные исследования также весьма информативны:
- анализ кала на скрытую кровь;
- анализ кала на бактерии;
- общий анализ крови;
- биохимия крови;
- общий анализ мочи;
- анализ рвотных масс на содержимое и т. д.
Лечение патологии
После диагностирования гастрита можно перейти к терапии. Лечение острого гастрита заключается в купировании симптомов и профилактике негативных последствий. Первые сутки больному запрещается любая еда, после чего обязательно рекомендуется диета, которой нужно обязательно придерживаться от 2 недель. Если патология возникла на фоне отравления, пациенту промывают желудок, и ограничивают воздействие раздражающих факторов. Обычно терапия острых гастритов проводится амбулаторно. Хирургическое лечение острых приступов гастрита проводится при диагностировании флегмонозного типа болезни. Больному показано дренирование очага гноя, гастротомия. Бывает, пациенту необходимо проведение резекции органа или гастрэктомия.
Препараты
 Принимать лекарства при приступах гастрита обязательно. Запрещается заниматься самолечением, так как лекарства, что назначаются при пониженной кислотности, навредят больному с повышенной. Кроме того, лечение учитывает стадию патологических изменений и провоцирующие факторы, которые определить самостоятельно невозможно. Препараты, что обычно используются, чтобы лечить острые гастриты:
Принимать лекарства при приступах гастрита обязательно. Запрещается заниматься самолечением, так как лекарства, что назначаются при пониженной кислотности, навредят больному с повышенной. Кроме того, лечение учитывает стадию патологических изменений и провоцирующие факторы, которые определить самостоятельно невозможно. Препараты, что обычно используются, чтобы лечить острые гастриты:
- средства от интоксикации (физраствор, глюкоза и т. д.);
- препараты для купирования болезненных ощущений: холинолитики (например, «Атропин»), спазмолитики («Папаверин», «Но-шпа»), наркотические анальгетики;
- медикаменты от аллергии (если она провокатор), например, «Супрастин»;
- препараты, что помогают остановить кровоизлияния («Зантак», «Лосек» и т. д.);
- антибиотики (если причина гастрита — бактерия) совместно с полезными бактериями;
- терапия замещения (пациентам с пониженной кислотностью), например, «Мезим», «Фестал» и т. д.;
- медикаменты, что нейтрализуют кислоту (если ее уровень повышен);
- ингибиторы протонной помпы («Омепразол);
- антациды («Де-нол»);
- гастропротекторы и т. д.
Лекарственные травы
После консультации врача можно делать отвары и настои, где используется лечебная трава, например:
- полынь;
- аир;
- мята;
- ромашка;
- фенхель;
- тмин;
- зверобой;
- липа;
- подорожник;
- шалфей и т. д.
Профилактика
Профилактические меры являются не менее важными, чем терапевтические процедуры:
- отказ от употребления алкогольных напитков;
- отказ от курения;
- ограничение кофеина в рационе;
- терапия болезней только после врачебного назначения;
- своевременное лечение других патологий ЖКТ;
- гигиена ротовой полости;
- качественная пища и т. д.
 Желудок
Желудок