Гипертония желудка – заболевание, при котором тонус органа повышен, при этом в желудке возникают судороги, что затрудняют прохождение пищи из него в двенадцатиперстную кишку.
Общее понятие
При гипертонии желудок растягивается плохо и полностью этого сделать не может. Чаще всего это вторичный симптом, но бывает и первичная гипертония. Как вторичное заболевание гипертонический приступ может проявиться в таких случаях:
- начало авитаминоза витамина В1 при желудочной или почечной колике;
- отравление тяжелыми металлами (цинк, свинец);
- гастрит, что возник на нервной почве;
- язвенная болезнь;
- длительное запущенное воспаление в органе малого таза у женщины;
- образование спаек в полости малого таза;
- истерия.
Гипертензия характеризуется тем, что газовый пузырь укорачивается и становится широким, волна при перистальтике глубже, чем обычно. Желудок приобретает роговидную форму (верхняя и нижняя части непропорциональны).
Причины
Гипертонический приступ желудка возникает на фоне увеличенного тонуса в мышцах органа. Причины гипертензии:
- стрессовые ситуации;
- заглатывание воздуха;
- нарушение перистальтики желудка;
- болезни органов системы пищеварения;
- неврозы органа;
- гипокальцемия;
- недостаточное количество паращитовидных желез;
- общий невроз человека;
- курения (никотин негативно влияет на тонус мышц органа);
- чрезмерные физические нагрузки;
- переутомление.
Локальная гипертензия может быть спровоцирована пептической язвой желудка, пилороспазмами при язвенной болезни привратника или 12-перстной кишки.
Симптомы гипертензии в желудке
Симптоматика гипертонии желудка возникает на фоне дефектов перистальтики. Симптомы заболевания чаще всего слабо выражены. Преимущественно они похожи на признаки язвенной болезни :
- болезненные ощущения в брюшной полости;
- боли могут периодически обостряться, особенно во время стресса или бурных эмоций;
- тошнота;
- рвотные позывы.
Так как гипертонический приступ чаще всего вторичный, то его симптомы обосновываются основным заболеванием.
Диагностика
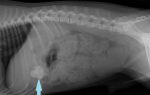
При проведении рентгенологического исследования гипертоническая жидкость долго задерживается внутри в верхней части. Видно, что в привратнике возникает спазм, фестончастость симметричная, складки утолщены, размеры желудка больше обычного. Тонус гладких мышц понижен. В случае возникновения заболевания на фоне нарушенной перистальтики проводится комплексная диагностика, которая может определить первичную проблему. Возможные диагностические процедуры при гипертензии:
- общий анализ крови и мочи;
- ультразвуковая диагностика;
- биохимические лабораторные исследования;
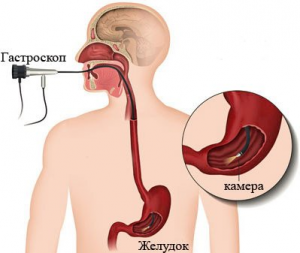
- эндоскопические исследования (гастроскопия, колоноскопия и т. д.);
- КТ;
- МРТ и другие.
Лечение
Терапия гипертензии требует специального лечебно-профилактического питания. Это может быть единственное лечение, если гипертонус вызван психоэмоциональным состоянием. Если в ходе обследования было выяснено, что гипертонический приступ развивается на фоне другого заболевания органа желудочно-кишечного тракта, назначается комплексная терапия основного заболевания.
Лечебные мероприятия
Первичная гипертензия требует такого лечения:
- нормализация режима дня, особенно приема пищи;
- лечебная физкультура;
- диетическое питание;
- придерживание правил гигиены;
- прием транквилизаторов;
- теплые ванны и т. д.
Спазмолитические средства
Часто врачи назначают спазмолитики. Их действие направлено на снижение тонуса желудка, что облегчает перистальтику и продвижение пищевого комка. Фармацевтические спазмолитики при желудочной гипертензии:
- “Эуфиллин” (5-10 мл внутривенно);
- “Дибазол” (1-2 мл подкожно дважды или трижды в сутки) и т. д.
Лечебно-профилактическое питание
Диета при гипертонии должна быть смешанной, пища должна быть насыщена витаминами (особенно группы В) и минералами. В рационе должен быть выдержан баланс белков, жиров и углеводов. Пищу необходимо измельчать до кашеобразной консистенции. Блюда, в которых много клетчатки, следует ограничить. Готовить пищу нужно на пару или варить.
Еда должна быть механически, термически и химически щадящей. Придерживаться этого принципа следует до полного возобновления функций органа. Через несколько месяцев от такого питания можно будет немного отступать. Принимать пищу необходимо дробно (6 раз в сутки), маленькие порции улучшают процесс пищеварения и всасывания полезных веществ. Постепенно строгая диета переходит в диету №15. Разрешенные продукты:
- нежирные сорта рыбы и мяса;
- вчерашний хлеб;
- молочные продукты;
- фрукты, овощи, ягоды;
- яйца.
Пить можно воду, некрепкий чай и соки из сладких фруктов и ягод.
 Желудок
Желудок